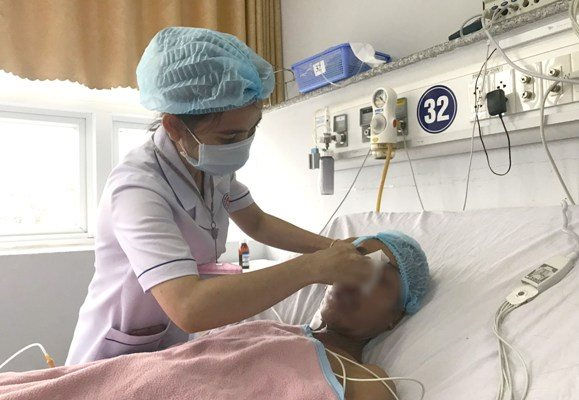
Cháu bé 4 t.uổi ở xã Phấn Mễ, huyện Phú Lương, uống một chai nước màu hồng cam trong tủ lạnh, sau đó khó thở, buồn nôn, hôn mê.

Các bác sĩ Bệnh viện A Thái Nguyên, ngày 18/8 thông tin bệnh nhi nhập viện trong tình trạng nguy kịch, hôn mê, suy hô hấp nặng, tím tái. Các bác sĩ cấp cứu, đặt nội khí quản, bóp bóng, can thiệp máy thở xâm nhập, rửa dạ dày, truyền và tiêm thuốc giải độc cho cháu bé. Hai giờ sau bé đã cai được máy thở.
Người nhà cho biết trong gia đình có người thân đang điều trị cai nghiện bằng methadone, thường để thuốc trong tủ lạnh. Bé không phân biệt được nước giải khát và methadone nên đã uống nhầm.
Methadone là chất trong nhóm opioids, được dùng thay thế cho m.a t.úy, đặc biệt là h.eroin trong chương trình quản lý bệnh nhân cai nghiện. Với người nghiện, uống dung dịch methadone sẽ đỡ lên cơn vật vã. Với người bình thường, uống chất này rất dễ gây ngộ độc kéo dài nhiều ngày, có thể dẫn tới ngừng thở, hôn mê, t.ử v.ong.
Bác sĩ Nguyễn Thị Yến, Trưởng Khoa Nhi, cho biết hầu hết trường hợp ngộ độc methadone đều dẫn đến t.ử v.ong. Nhiều trường hợp cứu được nhưng mất não, phải sống thực vật. Cháu bé này may mắn được phát hiện và đưa đến bệnh viện kịp thời.
Hiện, bé vẫn tiếp tục được theo dõi, thở oxy, tiêm và truyền thuốc giải độc.
Ngày 5/4, Bộ Y tế thí điểm cấp thuốc methadone cho người cai nghiện các chất dạng t.huốc p.hiện ở ba tỉnh Lai Châu, Điện Biên, Hải Phòng, thay vì họ phải đến cơ sở y tế để uống.
Cục trưởng Phòng, chống HIV/AIDS, Bộ Y tế, Nguyễn Hoàng Long đ.ánh giá cấp phát thuốc methadone dài ngày mang lại nhiều hiệu quả, tuy nhiên sẽ có một số rủi ro. Trong đó, t.rẻ e.m hoặc những người khác dùng nhầm thuốc là rủi ro nguy hiểm nhất đe dọa sức khỏe và sự an toàn, có thể dẫn đến t.ử v.ong.
Cứu sống bệnh nhân ngộ độc thuốc sâu đã chờ c.hết
Các bác sĩ Bệnh viện đa khoa TP.Cần Thơ đã cứu sống bệnh nhân bị ngộ độc nông dược biến chứng Methemoglobin m.áu mức độ nặng.
Ngày 6.7, đại diện Bệnh viện đa khoa TP.Cần Thơ cho biết vừa cấp cứu thành công bệnh nhân N.V.U.E. (36 t.uổi, ngụ H.Thới Lai, TP.Cần Thơ) trong tình trạng “thập tử nhất sinh”.
Trước đó, người nhà phát hiện bệnh nhân nằm bất tỉnh, toàn thân tím tái bên cạnh chai thuốc sâu (chưa rõ loại). Bệnh nhân được chuyển đến trong tình trạng nguy kịch: Hôn mê sâu, thở ngáp, da niêm xanh tím, SPO 2 70%.
Các bác sĩ nhanh chóng cho bệnh nhân đặt nội khí quản, thở máy với nồng độ oxy liều cao, đặt sonde dạ dày, bơm than hoạt tính, truyền dịch để tăng thải độc. Xét nghiệm khí m.áu động mạch mặc dù PAO 2 rất cao, nhưng m.áu bệnh nhân vẫn màu nâu đen, SPO 2 vẫn không cải thiện, bệnh nhân tím ngày càng nhiều. Các bác sĩ nghi ngờ bệnh nhân bị Methemoglobin m.áu mức độ nặng, tiên lượng t.ử v.ong.
Do tình trạng bệnh nặng và không có thuốc giải độc đặc hiệu nên Bệnh viện đa khoa TP.Cần Thơ dự kiến chuyển bệnh nhân lên tuyến trên điều trị. Song do điều kiện kinh tế quá khó khăn, gia đình bệnh nhân đã xin được ở lại bệnh viện để tiếp tục điều trị.
Bệnh nhân đã qua cơn nguy kịch – Ảnh: CTV
Theo Ths.BS Lê Thị Cẩm Hồng, khoa Hồi sức tích cực – Chống độc Bệnh viện đa khoa TP.Cần Thơ, bác sĩ chỉ định cho bệnh nhân giải độc bằng Methylen Blue đường tĩnh mạch. Tuy nhiên, hiện nay trên thị trường chế phẩm Methylen Blue dạng tiêm truyền rất khan hiếm, tại bệnh viện không có sẵn loại thuốc này nên việc điều trị gặp nhiều khó khăn, đa phần sẽ chuyển lên tuyến trên.
Hiểu được hoàn cảnh của gia đình bệnh nhân, ê kíp tiếp nhận điều trị với quyết tâm còn nước còn tát. Sau 6 giờ điều trị thở máy nồng độ oxy 100% kết hợp với vitamin C tiêm tĩnh mạch liều cao, tình trạng bệnh vẫn tiếp tục tiến triển xấu dần, SPO 2 giảm dần, nhịp tim chậm dần. Chứng kiến bệnh nhân đang tiến dần đến “cửa tử”, lập tức ê kíp trực hồi sức tích cực đã hội ý với BS.CKII. Phan Thị Phụng – Trưởng khoa và quyết định tiến hành áp dụng biện pháp cuối cùng là thay m.áu cho bệnh nhân.
Ê kíp trực đã tiến hành trích bỏ gần 1.500 ml m.áu toàn phần của bệnh nhân và truyền hoàn lại 1.400 ml hồng cầu lắng cùng 600 ml huyết tương tươi đông lạnh cùng nhóm. Sau quá trình thay m.áu, da niêm bệnh nhân hồng dần lên, nhịp tim trở về bình thường, m.áu của bệnh nhân từ đen sậm do nhiễm độc đỏ dần lên, SpO 2 từ 70 % lên 95%.
Hiện bệnh nhân đã tỉnh táo, hồng hào trở lại, các dấu hiệu sinh tồn ổn định và được rút nội khí quản.